É no verão, quando as crianças têm oportunidade de aproveitar piscinas e praias, que podem surgir pequenas manchas na pele. Fiquem atentos, porque estas manchas podem ser micoses.
As micoses da pele, também chamadas de "tineas" ou “tinhas”, são infecções causadas por fungos que atingem a pele, as unhas e também os cabelos. Os fungos se alimentam de queratina, uma proteína presente na superfície da pele, dos cabelos e das unhas. Eles estão espalhados no ambiente em toda parte podendo ser encontrados no solo e nos pelos de animais domésticos. Até mesmo na superfície da nossa pele existem fungos convivendo "pacificamente", sem causar qualquer doença. Mas quando estes fungos encontram condições favoráveis ao seu crescimento, como: calor e umidade, eles podem se proliferar e assim a micose começa a se manifestar.
Conforme a área acometida, a micose pode ter diferentes nomes. Entre os dedos do pé, por exemplo, a micose é conhecida como "frieira" ou “pé de atleta”. Sua ocorrência neste local é freqüente em pessoas que não enxugam os pés adequadamente ou que usam sapatos fechados por longos períodos. A dificuldade na absorção do suor deixa os pés úmidos e o calor mantido dentro do sapato associado à umidade favorecem a proliferação dos fungos.
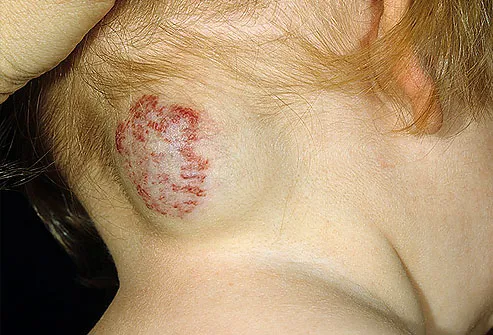
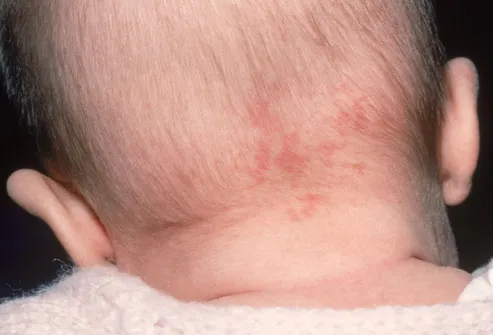
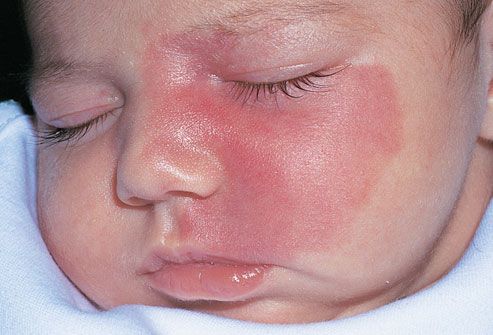
Outro tipo comum de manifestação da micose é a que ocorre na pele, em diversas regiões do corpo, sobretudo na virilha, nas mãos, na face e nas dobrinhas de pele. Nestas áreas, surgem manchas avermelhadas, de tamanhos variados, que têm a borda bem nítida. Com freqüência essas lesões podem descamar e causar muita coceira.
No couro cabeludo, a micose é conhecida popularmente como "pelada". Nesta região, a doença aparece em placas, onde há perda de cabelo e descamação. A "pelada" pode surgir na infância, após contato com animais que têm o fungo ou até mesmo com outros amiguinhos que tenham a doença. Se não for tratada, a "pelada" pode evoluir, causando “falhas”, com área sem cabelos.
Nas unhas, a chamada onicomicose provoca um espessamento progressivo e as unhas ficam opacas, porosas e com tonalidades amareladas.
A candidíase é um tipo de micose, que quando afeta a boca do bebê é chamada de monilíase oral ou simplesmente mais conhecida como “sapinho”. . A candidíase também pode aparecer em crianças que usam fraldas, causando a monilíase perineal.
O diagnóstico das micoses superficiais não é difícil. No entanto, o problema pode ser confundido com alergias e outras doenças de pele. Para comprovar a infecção, o dermatologista pode solicitar um exame em que as manchas são raspadas e analisadas para verificar a presença e o tipo do fungo.
O tratamento da micose depende do local atingido, da extensão e das características de cada caso. O tratamento pode ser tópico (com cremes, loções, xampus, sprays e esmaltes antifúngicos) ou sistêmicos (medicamentos dados por boca).
É importante lembrar que quando houver suspeita de micose, não se deve usar qualquer creme ou pomada antes de consultar um médico, porque o uso destes produtos pode mascarar características importantes e a avaliação do especialista é fundamental para o diagnóstico correto e para o sucesso do tratamento.
Abaixo estão alguns cuidados para manter esta infecção longe das crianças e aproveitar ao máximo o verão:
- Devemos secar muito bem a pele da criança após o banho, principalmente as dobrinhas, as axilas, as virilhas e entre os dedinhos dos pés. .
- Trocar as fraldas com freqüência evita a monilíase perineal.
- Para as calcinhas, cuequinhas e meias, prefira os tecidos naturais como algodão.
- Não é recomendável compartilhar toalhas, meias, sapatinhos e peças de roupas, assim como cortador de unhas, além de chupetas, mordedores e mamadeiras.
- Tênis e sapatos muito fechados favorecem a multiplicação dos fungos. No verão, sempre que possível, opte pelas sandálias e ao usar tênis, variar sempre, para não usar o mesmo par durante dias seguidos.
- As crianças que já andam devem usar chinelinhos de borracha ao tomar banho nos clubes.
- Ao sair da praia e piscina, não deixe que as crianças fiquem muito tempo com as sunguinhas e biquínis úmidos.
- Observe a pele e o pelo de seus animais de estimação (cães e gatos). Qualquer alteração como descamação ou falhas no pelo não deixe de levá-los ao veterinário.